緑内障② 眼圧の測り方
前回、眼圧について記載しました。
・目の中の水(房水)が多いと、眼球・ボールを内側から膨らまそうとするチカラが大きくなり、眼球が硬くなります⇒眼圧が高い。
・逆に、房水が少ないと、ボールはペコペコで、やわらかい状態に⇒眼圧が低い。
血圧の測定方法は、腕に血圧計を巻いて、空気で腕の血管を圧迫して、拍動する状態から測定します。
では、この眼圧はどうやって測るのかというと、
近代の眼科では、大きく2種類の方法で測定しています。
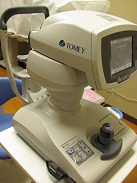
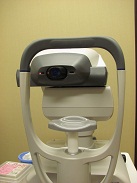
①non contact tonometer(ノンコンタクト トノメーター)
略して「ノンコン」と呼ばれています。日本語では非接触式眼圧計。
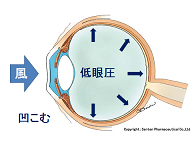
空気を眼球に吹き付けて、眼球(角膜・黒目)の変形する様子から眼圧を測定します。
上のような器械に、顔を載せて、目を大きく開けて測定します。
器械が同じ量・風速の空気を目に吹き付けるのですが、
もしも、中に水がいっぱいで、眼圧が高く、眼球が硬い場合には、眼球(角膜)の形は、あまり変化しません。
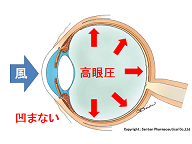
逆に水が少なくて、目が柔らかい場合には、眼球が大きく変形します(凹む)。
ノンコンのメリットは、
・空気を吹き付けて測定し、眼球に直接触れないため、感染症などが起こりにくいこと。
・基本的に測定の精度には器械の力量が大きく、検査をする検査員の力量によっては、測定の誤差が出にくいこと。
等があります。
デメリットは、
・角膜の厚みや様々な条件に対応できず、基本的には誤差の大きい検査です。
・特に空気を吹き付けられる時の恐怖感などで、目が動いたり、強くつぶろうと力が入ったりすると誤差が大きくなります。(最近の器械は、空気の量が非常に少なく、当院の最新型などでは、数年前のものよりも患者様の負担はとても少なくなっていますが。)
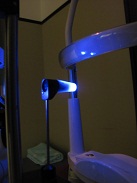
②applanation tonometer(アプラネーション トノメーター)
略して「アプラ」とか、発案者の名で「ゴールドマン」とも呼ばれます。日本語では圧平式眼圧計。
こちらは、空気ではなく測定器を直接眼球(黒目・角膜)に押しつけて測定します。
麻酔の目薬をつけて、下のようなスリットランプと呼ばれる目の表面の観察装置を使います。
この青く光る部分を目に押しつけます。
医師の側からは、こんな感じで見えます。
測定原理はノンコンと同じような感じで、器械を押しつけて、目の凹みぐらいから眼圧を推測します。(眼圧が高ければ、あまり凹まない。)
アプラのメリットは、
・誤差が少なく正確(技術があれば)
デメリットは、
・直接、目に触れるので、感染症の原因になったり、測定時に黒目にキズが付くリスクがあります。
・青い光がまぶしい。
・医師が測定しますが、担当医の力量や、クセなど、測定する人によって誤差が生まれる可能性があります。
どちらの方法にしても、患者さんにとっては、空気が不快だったり、まぶしかったり、あまり気分のいい検査ではないようです。ただ、眼科ではとても重要な検査ですので、ご協力を頂ければと思います。
*緑内障の患者さんの管理には、基本的にアプラネーションも用いた眼圧測定が必須です。緑内障専門医を名乗りながらノンコンのみで診療している医師もいることはいるのですが・・・。
注)
上記の測定は、目の硬さから、目の内部の圧力を推測する方法です。
実際に眼球に針などを入れて、内部の圧力を測定するわけではないので、あくまで推測値になってしまうのですが、診察のたびに手術のように眼球内に器械を入れるわけにはいきませんので。
これらの方法では、眼内の房水による圧力以外にも、眼球のボール自体の厚さや、硬さ(剛性)も、測定値に影響します。例えば、同じ大きさの、やわらかいゴムボールと、硬いプラスチックのボールに、同じ量の水の入れても、触った時の硬さは異なりますよね?
例えば、高齢になると角膜組織が硬くなります。このため同じ水の量であれば少し眼圧が高めに測定されます。他には、レーシックなどの近視矯正手術を行って、角膜が薄くなっていると、同じ眼圧でも、眼球がやわらかくなるため、眼圧の測定値は小さい値が表示されます。(最近は、手術をする施設も増えてきましたが、以前は緑内障の人はレーシックはできない。と言われていたのは、こんな理由もあるのです。)
*レーシックによる感染症や、長期成績が問題となり、レーシックを受ける人が激減しているのは緑内障管理の面からは喜ばしいことでしょうか?日本人は高齢になるにつれ高率に緑内障を発症する民族です。強度近視の人はさらに緑内障のリスクが高まりますので、本来は緑内障患者さんや、強度近視など将来緑内障のリスクが高う患者さんに対しては、僕はレーシックは禁忌だと思います。商売としての治療を行っている医院が多い分野ですが、その人が20年後、40年後、どういうリスクがあるのか?レーシックを施行している先生はよく考えて、きちんとリスクの説明をしてほしいものです・・・。