今日はとってもうれしい話を。
[:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:]
世界最高の次世代最新
網膜硝子体・超音波白内障手術装置
当院に茨城県内初デビューが決定
[:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:][:ラブ:]
(東京を始め日本中では、主に大学病院などで既に100施設で使用されています。茨城県内では初になります。)
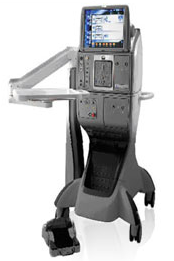
糖尿病網膜症、網膜剥離、黄斑円孔、黄斑前膜、眼底出血など、眼球の奥の方に病気に対して行う手術を、網膜硝子体手術と呼びます。
当院の網膜硝子体手術は、これまでも市販化されている手術機器の中では、国内最小のキズ口(25G)、2500回転という高速性能で治療が可能な、アルコン社のアキュラスという器械の最新バージョンを使用しておりました。
実は、このアルコン社より今年の6月に、これまでとは次元の違う、次世代マシーンが発売されました!そのマシーンの名前が、
コンステレーション ビジョンシステム
実は数回、デモで当院の手術に利用してみていたのですが、今回正式に導入が決定しました。年内にも稼働します。
コンステレーションは、アキュラスよりもさらに安全に効率よく手術を行うことができるマシーンで、より高度な網膜硝子体手術・白内障手術を行うことが可能になります。
現在も、患者様の負担を出来るだけ少なくするため、かなりの短時間手術を行っていると思いますが、コンステレーションの利用によって、より早く、より安全に、より良好な成績で。手術ができるようになることは間違いありません!
難症例の患者様の成績向上、手術のリスクの軽減に、最も期待していますが、手術の効率が上がり、1日に手術可能な件数が増えて、2?3ヶ月から、どうにも減らない手術の待ち時間が短くなることも期待しています。
最先端、最高レベルの手術機器や検査機器を駆使して、大学病院に匹敵する眼科医療を提供したい!という当院の理念に、また一歩近づけました。
この器械、実は歴代の眼科の手術装置の中で、圧倒的に高価です。他の機種に比べ、目玉が飛び出るほどの価格です[:びっくり:]
幕内先生が常々、週に1回の朝礼で、「東京の人間だけが最高レベルの医療を受ける権利があるわけではない!茨城だって石岡だって、日本で最高レベルの医療を受ける権利がある!患者のためになる器械は、どんなに高くても導入する!」と、熱弁をふるうのですが、それにのっかって、おねだりしてみたところ、成功しました!
コンステレーションは、眼科で、まさに導入すべき最高の器械です。
購入を認めて頂き、本当にうれしく思います。
医師として、最高の器械を用意してもらえること、最高の器械で治療に臨めることは、とても幸せなことです。
器械に負けないよう、そして、地域の皆様の目の健康のために、
僕自身もこれまで以上に研鑽して行きたいと思います[:!:]
白内障手術 硝子体手術 眼科手術専門 山王台病院 附属 眼科内科クリニック
(茨城県 石岡市 小美玉市 かすみがうら市 土浦市 笠間市 行方市 鉾田市 茨城町)

