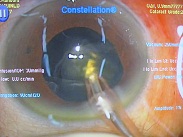
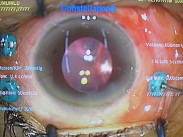
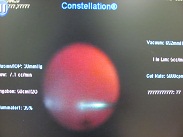
今日のお昼休みには以下の手術を行いました。
・白内障手術 8件
・翼状片手術 1件(遊離弁+生体糊)
・結膜下異物除去 1件
・緑内障手術(GSL) 2件
・網膜硝子体手術(茎離断)1件(裂孔原生網膜剥離+硝子体出血)
お昼休みにこなすには、多すぎて、午後の外来が遅れてしまいましたが、今日はお盆だからか、外来が少し空いていて助かりました。
白内障の1件が予想以上に難しくて、残念ながら、予定していたレンズの挿入を次回に持ち越しました。5年前からほぼ見えず、斜視まで発生している、Morgagni、水晶体振盪+という重症例ですが、僕なら通常の手術でできちゃうかな?と、準備を怠りました・・・。
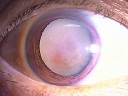
余分に時間がかかってしまい申し訳なく思います。少し落ち着いてからの手術で回復して頂きます。(反対目も同時に手術ですが、こちらは明日から見えるようになるかと。)
全てが予定通りには行かないものです。手術は難しい!もっと研鑽しないと!!
硝子体出血②
手術の時期
硝子体出血を起こした場合に、多くの場合には少しの間は止血材を飲んだりして、自然に軽快することを期待しつつ、経過をみるのですが、出血が長引く場合には硝子体手術で積極的に治療を行う事を考えます。
では、どれくらい経過観察をするのか?というと、そこが難しいのです。
手術は100%安全ではないので、
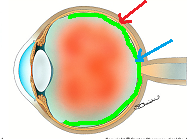
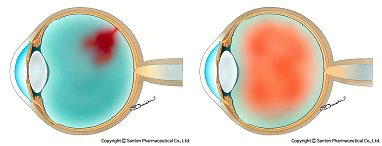
硝子体出血は、眼内(硝子体腔)が出血で濁っている状態の総称で、硝子体出血を起こす病気は数えられないほどあると前回記載しました。
ところが、ある程度以上の出血を起こしてしまうと、診察で目の中を詳細に観察することが困難となり、どの病気が原因で、どこから、どの範囲に出血をしているのか?が正確に把握できないのです。
もともと、眼底・網膜の病気でかかりつけの患者様が出血した場合には、診断も簡単です。ただし、多くの方は見えなくなってから初めて眼科を受診します。症状がなくても・出血がなくても、定期健診をしてくれる方は滅多にいませんので、仕方のないことですが・・・。
そうは言っても、僕たち眼科医もプロですので、既往歴や診察所見からどの病気が原因らしく、いつまで待って大丈夫か?にはとても気を使います。
・もともと目の病気がある人⇒その病気の悪化
・高齢者や高血圧の既往⇒血管が詰まる病気や動脈瘤破裂
・糖尿病のある人⇒糖尿病網膜症
・若い人⇒ぶどう膜炎や血管異常・奇形などなど、問診や病歴から、もとの病気を推測します。
他には、目のエコー検査(超音波)なども行い、出来る限り目の状態を把握するように努めます。
基本的に手探りで、元の病気を推測する硝子体出血ですが、
問診や診察所見、エコー検査をもとに、出来るだけ正しい診断を考えるのが腕の見せ所です。(残念ながらエコー検査は、あまり精度はよくない検査です。重大な網膜剥離等を除き、確定診断には至らないことが大多数です。)
そうは言っても、だいたいの目安が欲しいですよね。実は、多くの場合では、1~2ヶ月月程度の期間で出血が晴れない場合には手術を考えることが多いようです。
硝子体出血の原因として、もっとも多いのは静脈閉塞症や糖尿病などの血管が詰まる病気なのですが、これらは大きな出血後に2~3ヶ月もすると、増殖網膜症とって、目の中にカサブタを作ったりと重症化しやすくなります。なので遅くとも3ヶ月など、手遅れにならないうちに手術をお勧めすることが多くなります。
ただし、網膜剥離が硝子体出血の原因であれば、手術は早ければ早いほど成績が良いですし、加齢黄斑変性や動脈瘤破裂で、網膜の下に血が溜まった病態(網膜下血腫)なども手術を急ぐ必要があります。(網膜下血腫の洗浄はリスクが高く、行わない場合も多いのですが)
手術が100%安全なら、こんなに迷わないのですが、
出来るだけ安全で良い結果を求めると、
いつ手術を勧めればいいのかは、眼科医としても難しいのですよね・・・。
今日、紹介で緊急手術となった、つくば市の患者様は、先月から硝子体出血で開業医様を受診中でしたが、出血が多くて原因が分からないままでした。その後の診察で網膜剥離を疑われてて、本日当院を紹介となりました。まだ、硝子体出血が濃くて、今日の僕の診察でも網膜剥離の原因となる網膜の断裂部(原因裂孔)が不明でしたが、しっかりとした紹介により、手遅れとなる前に(黄斑が剥がれる前に)、手術をさせて頂く事が出来ました。本当にありがたく思います。
まとめますと、
硝子体出血の手術時期は、出血後1~3ヶ月となることが多いですが、実際には疑われる病気によって様々です。診察や経過観察によって最適な時期をお知らせしますので、きちんと医師の指示通りに受診を行いましょう。
2018年4月10日 追記
近年、ものすごいスピードで硝子体手術の安全性が向上しています。手術自体による合併症のリスクが低下しており、硝子体出血で様子をみて手遅れになるリスクとの天秤の関係が変化しており、2週間~1ヶ月程度で手術を検討することが標準的になってきています。
今日は親知らずでお世話になった、歯科口腔外科の先生たちと食事をしました。少し酔っ払いですが、僕はまずまず酔っ払っても、ブログを書くのが可能なようです??(誤字・脱字があったらご勘弁を。)