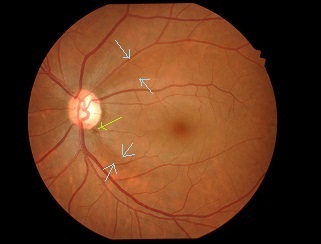
今日の午後は手術日です。
・白内障手術 14件
・網膜硝子体手術(茎離断) 3件
(黄斑前膜1件、増殖糖尿病網膜症2件)
無事に終わりました[:グッド:]
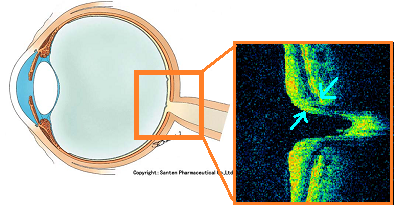
さて、今日も緑内障のお話です。
緑内障?
症状:視野が欠ける
緑内障は、眼圧に関連して視神経が障害され、視野が狭くなる・欠ける病気です。
「目がいい」というと、視力が1.5だとか、
「目が悪い」というと、視力が0.1だとか、
多くの方が、目の良い悪いの指標として、視力検査の数値を想像します。
ある人の、物の見え方を表現するのに、視力というは重要な指標ですが、同じように視野というのもとても重要な指標です。
視野とは、ものの見えている範囲のことを言います。
緑内障では眼圧によって、視神経・網膜が押しつぶされて薄くなっていきますが、薄くなった部分の視野は見えなくなっていきます。
視神経や網膜は場所によって厚みや丈夫さが異なりますが、物を見る中心部の神経は、他の部位に比べて丈夫であることが多く、緑内障で神経が押しつぶされる場合に、多くの場合は視力検査に重要な中心部の神経は最終段階まで生き残り、他の周辺部の視野から障害されていきます。
周辺部の視野が欠けていき、治療を受けずに、病気がどんどん進んでいくと、最終的には物を見る中心部も侵され、失明。となっていきます。

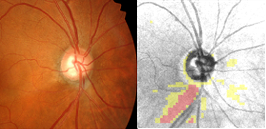
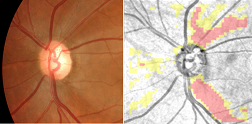
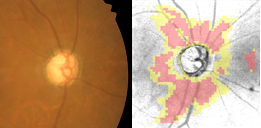
これは一つの例ですが、上の段が視野検査の結果、下の段が日常生活での見え方のイメージ図になります。黒い部分が視野が欠けていることを表しています。
一番左側は初期の緑内障、中央が中期、右側が末期の緑内障になります。
実は近年の緑内障の治療は、以前よりも格段に進歩しており、きちんとした治療を受けることができれば、多くの場合で失明を防ぐことができます。
なのに、緑内障が失明の原因の1位なのはなぜでしょう??
それには、次のような自覚症状がない。という事が大きな要因です。
①自覚症状を感じて病院に行く時にはすでに末期。
よほど詳しく調べないと、ほとんどの人は、上の図で左側や中央、つまり初期や中期では自覚症状がありません。なので、「見えにくいなぁ。」と思って、初めて病院に行く時には、末期の末期なんてこともよくあります。
②自覚症状がないので、治療・通院を中断してしまう人が多い。
毎年毎年、数千人が失明する重大な病気ですが、最近は人間ドックのおかげで、初期の段階で病気が見つかり、早期治療を始められるが増えてきました。初期から治療をすることで普通は失明を防げるのですが、基本的に治るといった病気ではなく、毎日目薬をつける事に納得がいかなくなったり、通院の時間や、金銭面などで、治療が面倒になってしまう人がたくさんいるようです。
見えない。という自覚症状が出る時には末期なのですが、初期には自覚症状がないため、通院が嫌になってしまうのですよね・・・。
自覚症状が出にくい理由には、まず両目を使う事で、左右の目に見えにくい場所があっても、カバーしあうということがあります。
そして、それ以上にfilling-inという脳ミソの働きも重要です。
分かりやすくするために、上の見え方のイメージ図では、見えない部分を黒く塗ってありましたね?しかし、実はゆっくりと進行する緑内障では、見えない部分が黒く見えるわけではないようです。
例えば、緑内障で、一部分が虫食い状に見えない場所がある患者さんがいるとします。
その人が白い壁を見ている場合には、その見えない場所は白色で埋められます。
その人が青い空を見ている場合には、その見えない場所は青色で埋められます。
多くの緑内障では、見えない場所があったら、そこは黒になるのではなく、その周りの色が入り込んで、あたかも色があるように見えるのです。(filling-in現象)
人間の脳ミソは生きていくにあたって、出来るだけ都合がよい状態になるように、様々な情報を調節していきます。(若い時ほどその傾向が強いようです。)
片足を急に失った人は、最初は体のバランスを取ることが困難ですが、だんだんと重心の位置がズレて、義足などで歩けるようになります。
斜視といって、目線がズレテしまう病気がいきなりでると、物が2重に見えてしまいますが、若い時からあったり、病気が長引いたりすると、2重に見えるよりも楽だからと、脳ミソは片方の目からの映像を消してしまう方法をとります。
片目づつだと、右目と左目の見え方が違っても、脳に入る時点で映像を作り変え、合成・融像するために、両目でみると全く気にならなくなります。
緑内障の重症型で急激に見えなくなったばあには、症状に気が付きやすいのですが、多くの緑内障は数年とか、数十年とかをかけて、非常にゆっくりと進む病気なので、脳ミソはそれに適応するように、見えない部分(視野)を、自分にとって都合がいいように作り変えて、生活しやすい映像を作り出すようになってしまうのです。
上で紹介したイメージ図ですが、慢性の緑内障では、多くの場合に下のような見え方に、脳ミソが映像を作り変えてしまうのです。

左や中央のイメージ図では、普通の人には自覚症状がでません。
右側になると、色を埋めるといっても、どの部位の色を持ってきて、欠けた部分を埋めたらいいのか?脳ミソも判断できなくなります。こういう状態になって初めて、「見えにくい」と感じるのです。それでも右の末期の図のように黒く抜けて感じるひとは殆どおらず、全体として「白くかすむ」という映像が頭に思い浮かぶことがほとんどです。緑内障の末期の患者さんでも、「俺は視野も狭くないし、黒くない。白くボヤケルから白内障だ」とか、別の病気が原因だと自己判断している人が多数いるのです。
病気ではない、皆さんにも、見えない部分(視野が欠けている部分)があるのですが、分かりますか??
これがマリオット盲点と言呼ぶものです。(詳しくは以前のブログへ。)
信じられない方へ。
左目をつぶって、右目のみで、下の☆を見てみましょう。
顔をパソコンのモニターに10cmくらいまで近づけます。
その後、☆を見続けながら、ゆっくりと顔をモニターから離していきましょう。
☆の右の方にある◎が見えなくなる位置があるのが分かりますか??
☆ ◎
ビックリしました??
ここで、お願いです。
①40歳を過ぎたら、数年に一度でいいので眼科で検診をしましょう。
②人間ドックなどで、せっかく初期で見つかって、早期治療を始めることができた方は、とにかく通院・治療を続けましょう。
緑内障は自覚症状が出る時には末期です。もとに戻らない病気です。
「運転免許が通らなかった。」「歩きにくくなった。」など、見えなくなってから、病院にいっても、絶対にもとには戻りません。見えているうちから、治療を行って、将来不自由が起こらないようにする病気です。
うーん。ちょっと視野の事を書くだけでも、長い文章になってしまいますね・・・。文才がないのは自覚していますが、ご了承ください。